Chirurgia
Chirurgia dentale
La chirurgia dentale comprende un ampio numero di interventi all’apparato masticatorio, a bambini e adulti, fondamentali per il mantenimento in salute della bocca ma anche dell’intero organismo.
Questi riguardano:
- Estrazioni dentarie
- Trattamenti canalari e apicectomie (endodonzia)
- Cura delle gengive (parodontologia)
- Otturazioni (Odontoiatria conservativa)
- Cure dentali specifiche per bambini (pedodonzia Odontoiatria infantile)
- Sostituzione di denti su denti naturali (protesi mobili)
- Sostituzione di denti su impianti (implantologia)
- Correzione delle occlusione dentali (ortodonzia e Logopedia)
- Cura delle patologie infettive della bocca (tumori, micosi, stomatiti,carie)
- Igiene dentale
- Sbiancamento dentale
- Prevenzione
Questi nel nostro studio sono realizzati in ambienti sterili e rispettosi dei protocolli di isolamento del campo operatorio.
In genere vengono eseguiti in anestesia locale ma anche in anestesia generale o in sedazione per ridurre lo stress e l’ansia ai pazienti più sensibili durante la loro esecuzione.
Per minimizzare complicanze post operatorie e per una maggiore accuratezza nella realizzazione degli stessi si utilizzano le più moderne tecnologie come:
- Strumentazioni e ottiche speciali
- la chirurgia sonica
- la chirurgia computer guidata
- materiali biocompatibili
Estrazioni dentarie
Oggi è possibile estrarre i denti in modo meno doloroso e violento, senza pinze, utilizzando leve che riducono anche i rischi di fratture radicolari.
L’estrazione dentaria è una procedura chirurgica che si rende necessaria quando un dente o la sua parte residua non risultino più recuperabili a causa di:
- Frattura
- Carie molto profonde
- Infezione alle gengive
A volte occorre estrarre anche denti sani, come quelli del giudizio, quando all’inizio di un trattamento ortodontico si rende necessario portare indietro i premolari per garantire il riallineamento di denti mal posizionati
Risultano complesse quando il dente presenta radici curve o troppo vicine a strutture delicate come il nervo alveolare inferiore o il seno mascellare, oppure quando i denti restano inclusi o semi inclusi nelle ossa mascellari senza la possibilità di poter uscire e posizionarsi correttamente in arcata.
L’elemento dentario che più frequentemente viene estratto perché incluso è infatti il dente del giudizio. Altri elementi dentari abitualmente inclusi sono i canini superiori.
Estrazione dente del giudizio ( chirurgia dei terzi molari)
L’estrazione dei denti del giudizio richiede un attenta valutazione radiografica ed un elevata esperienza clinica
Quando per l’insufficiente sviluppo dei mascellari il terzo molare, non ha sufficiente spazio per uscire oppure è orientato in modo anomalo può causare diversi problemi:
- infiammazioni gengivali con dolore e gonfiore
- difficoltà ad aprire la bocca
- complessità a pulire il dente che può cariarsi contagiando i denti vicini
- impedire una corretta masticazione e causare delle lesioni alla mucosa delle guance
- fastidio nel deglutire
- dolore irradiato verso l’ orecchio
- formazione di cisti, che col tempo, si ingrandiscono a spese dell’ osso circostante.
In presenza di tali disturbi o per prevenirne la comparsa potrebbe rendersi necessario procedere alla loro estrazione.
L’estrazione dei denti del giudizio rappresenta per i pazienti un evento temuto e quindi da rimandare nel tempo. Occorre invece intervenire subito, l’aggravamento delle patologie descritte è progressivo.
I terzi molari inclusi in prossimità di un secondo molare comportano quasi sempre un danno dei tessuti di quest’ultimo e talvolta sono tali da determinarne la perdita. Più tardi si interviene con l’estrazione del terzo molare incluso, più le lesioni a carico del secondo molare potranno diventare irreversibili.
Neanche col trattamento farmacologico è possibile contenere le complicazioni derivanti dal dente del giudizio.
Queste ultime sono molto meno frequenti se si interviene tra i 17 e 20 anni.
A questa età le radici sono formate per due terzi e l’osso è relativamente elastico per cui l’intervento è più semplice e la guarigione post chirurgica è rapida..
Per questo i terzi molari vanno controllati a partire dai 14-16 anni e prevenire così le conseguenze di una scorretta eruzione dei terzi molari.
Successivamente all’estrazione il paziente potrebbe avvertire un po’ di dolore gestibile con degli anti dolorifici.
Fisiologico è il gonfiore che raggiunge il suo massimo dopo 48 ore dall’intervento controllabile con del ghiaccio e l’uso di anti-edemigeni e cortisonici locali. A volte può verificarsi pure la comparsa di lividi sulla guancia.
Canini inclusi
I canini sono gli ultimi a spuntare e spesso non trovano più spazio sufficiente per uscire dovendo lottare con i secondi molari.
I canini inclusi si trovano molto più frequentemente nell’arcata superiore e alla patologia sono interessate soprattutto le donne.
I fattori predisponenti all’inclusione dei canini superiori sono:
- la maggiore durezza dell’osso palatale che sul bordo gengivale può opporre maggiore resistenza a un canino in crescita
- perdita precoce dei canini decidui per carie
Nella maggior parte dei casi i canini inclusi possono essere recuperati ortodonicamente, previa esposizione chirurgica della corona.
Raramente, quando i canini sono posizionati in condizioni sfavorevoli al recupero ortodontico, è necessaria invece la loro estrazione.
Tuttavia la loro assenza in arcata può essere mascherata con l’utilizzo di impianti che oltre a ridare armonia al sorriso e quindi al volto consentono un totale recupero funzionale.
Trattamenti canalari e apicectomie
Un dente al suo interno (endodonto) ha diversi canali, uno o più per radice, in cui scorre una polpa molto importante
per la crescita, lo sviluppo e la salute dei nostri denti.
Carie, fratture e contusioni ai denti possono però provocare un infezione (pulpite ) diretta alla polpa causando forti dolori che rivelano un danno pulpare ormai inarrestabile .
Il dolore pulpare, puo essere
- intermittente o continuo
- esacerbato dal freddo e dal caldo
- accentuato dalla posizione supina durante il sonno
- irradiato ai denti vicini o a quelli dell’arcata opponente
- diffuso e difficilmente localizzabile.
Se non si procede a eliminare il focolaio infettivo in modo adeguato e in tempi brevi una pulpite non trattata può dare origini:
- a un granuloma sui tessuti ossei limitrofi alla radice del dente
- a un ascesso, spesso accompagnato da febbre e scolo di pus dai tessuti mucosi
Qualora la polpa vada in necrosi il dente avendo perso ogni vitalità non farà più male, ma il dolore potrebbe spostarsi all’apice del dente che risulterà dolente durante la masticazione o solo sfiorandolo con la lingua.
Tuttavia ci sono casi in cui non si palesano segni clinici evidenti, la presenza di un granuloma apicale, può essere rivelata solo da una radiografia.
In tutti questi casi l’infezione della polpa può portare all’estrazione e quindi alla perdita del dente.
Ma conservare i denti naturali più a lungo possibile è molto importante per mantenere una corretta masticazione.
Per questo al fine di salvare denti danneggiati che altrimenti sarebbero condannati all’estrazione si ricorre al trattamento canalare (devitalizzazione) che consiste nella rimozione di tutta la polpa sia a livello di corona che di radici e nella sostituzione del tessuto rimosso con un otturazione permanente in modo da impedire la reinfezione dei canali in seguito all’asportazione del tessuto pulpare.
La cura viene completata con la ricostruzione del dente ed in alcuni casi con un perno in fibra di vetro a sostegno della ricostruzione.
I denti da latte possono andare incontro a pulpite proprio come quelli permanenti. Quindi vanno devitalizzati in caso di necessità con le stesse metodiche utilizzate per gli adulti solo che i canali saranno chiusi con dei materiali che si riassorbono nel tempo insieme alla radici. Solo se il dente è mobile e prossimo alla permuta si potrà estrarlo.
Per un dente devitalizzato si consiglia di evitare la masticazione di alimenti eccessivamente duri che potrebbero danneggiare il dente.
Per i molari il trattamento è abbastanza lungo necessitando di una o più sedute a secondo i casi.
Un trattamento canalare eseguito in modo corretto consiste nell’eseguire:
- una radiografia diagnostica preliminare
- una anestesia locale
- ricostruzione provvisoria della corona dentale (se priva di consistenza) al fine di lavorare in condizioni di isolamento del campo operativo
- ulteriore isolamento del campo operativo predisponendo una diga di gomma
- apertura della camera pulpare attraverso la corona dentaria
- ritrovamento dei canali e misurazione della loro lunghezza ( dalla corona all’ apice della radice) con radiografia o localizzatore elettronico dell’ apice
- raschiamento dei canali con strumentario endodontico che asporta meccanicamente la polpa canalare, i batteri e le sostanze infette, creando nel medesimo tempo una forma a cono del canale, adatta a ricevere il materiale di otturazione
- lavaggio (irrigazione) dei canali con ipoclorito di sodio, potente antisettico che finisce di digerire i residui di polpa in tutte le diramazioni e gli anfratti non raggiungibili dall’ azione degli strumenti
- riempimento e sigillatura permanente dei canali con guttaperca materiale plastico e modellabile col calore associato a cemento canalare un composto inerte e biocompatibile che offre i migliori risultati in termini di affidabilità nel sigillare il sistema canalare del dente
- otturazione provvisoria
- controllo radiografico per verificare che ogni canale è riempito in modo compatto fino all’apice
- ricostruzione del dente a scopi protesici
A seguito dei trattamento è bene eseguire controlli radiografici locali a tempi programmati di 3-6-12-24 mesi.
Una corretta terapia canalare è fondamentale poiché i denti devitalizzati impropriamente possono creare problemi che si ripercuotono sulle terapie effettuate dopo la devitalizzazione (ricostruzioni, intarsi,corone protesiche
La devitalizzazione è un intervento pressoché indolore, in quanto eseguito in anestesia locale.
A conclusione dell’effetto dell’ anestesia può fare la comparsa un lieve indolenzimento che scompare dopo un paio di giorni e a cui si può ovviare con un analgesico, mentre un eventuale gonfiore può essere trattato con una cura antibiotica
Questi sintomi sono provocati dalla reazione delle sostanze immesse nei canali radicolari che propagano i loro effetti attraverso gli apici delle radici,
I denti devitalizzati col tempo possono cariarsi ma al contrario dei denti vitali non danno alcuna sintomatologia dolorosa per cui è bene sottoporsi periodicamente a visita di controllo igiene e prevenzione.
Curare un dente non significa poterlo trascurare per il resto della vita.
La diga di gomma
Per eseguire una corretta terapia canalare , nonché una terapia ricostruttiva, durevole nel tempo è importante l’isolamento del campo operatorio con la diga di gomma:
- protegge i denti su cui si opera dalla contaminazione da parte di saliva,sangue e residui organici
- limita il rischio di lesioni accidentali delle mucose orali che possono essere prodotte dal dentista con l’uso di strumenti rotanti durante le sue operazioni
- impedisce il contatto dei liquidi e dei materiali utilizzati dal dentista con la bocca del paziente prevenendo ingestioni accidentali di strumenti e/o materiali
- rende più agevole il confort dei pazienti sensibili al riflesso del vomito
L’apicectomia e l’otturazione retrograda
A volte un dente già sottoposto a un trattamento canalare, anche se correttamente eseguito, può dolere anche a distanza di mesi o anni e la causa non é più imputabile alla polpa dei denti, rimossa e sostituita con materiali da otturazione. Questa è dovuta a una nuova infezione dei canali e dei tessuti ossei e mucosi limitrofi alla radice del dente gia trattato.
In questi casi si ricorre chirurgicamente accedendo direttamente alla punta (apice) della radice attraverso l’osso otturandone poi il canale radicolare per via retrograda.
Questo tipo di intervento viene oggi eseguito con l’ ausilio di sistemi di ingrandimenti ottici, fino al microscopio operatorio
L’intervento di apicectomia è estremamente semplice nelle aree frontali, più complesso in quelle posteriori e viene svolto osservando la procedura che segue:
- scollamento della gengiva in prossimità dell’ area interessata (apertura del lembo chirurgico)
- apertura della breccia ossea ( un forellino di qualche mm nell’ osso alveolare in corrispondenza dell’ apice della radice interessata)
- taglio dell’ apice (punta) della radice ( 1 o 2 mm terminali)
- otturazione retrograda del canale
- asportazione dei tessuti infetti presenti sull’ osso intorno all’ apice del dente
- sutura ,con alcuni punti, della ferita.
A distanza di una settimana i punti vengono rimossi, mentre a distanza di 3,6,12,24 mesi verranno eseguite delle radiografie locali per controllare l’ avvenuta guarigione Prevenzione e igiene.
Questi interventi di chirurgia orale vengono solitamente eseguiti in regime ambulatoriale e permettono una guarigione molto rapida e libera da complicanze e problematiche postoperatorie.
Cura delle gengive (Parodontologia)
Gengive e osso mascellare costituiscono il tessuto di sostegno (paradonto) di un dente.
Quando questo di ammala, a causa di una parodontite (o piorrea), se non curato in tempo può portare alla perdità dei denti per eccessiva mobilità.
L’infezione del paradonto colpisce dapprima le gengive ed in seguito l’osso di supporto dei denti che comincia a ridursi in altezza e spessore. L’osso così non potendo resistere alle aggressioni batteriche si ritrae sempre più con la conseguente formazione delle cosiddette tasche paradontali (o gengivali).
Al contrario della carie, la parodontite è una malattia particolarmente infida, in quanto la lenta e progressiva distruzione dei tessuti di sostegno dei denti avviene spesso senza la manifestazione di alcun dolore. Può diventare dolorosa soltanto allo stadio avanzato quando si possono formare degli ascessi.
La ricerca scientifica ha dimostrato inoltre che la parodontite può provocare problemi all’intero organismo in quanto i suoi batteri patogeni si riversano nell’intero circolo sanguigno aumentando il rischio di:
- ictus e infarti
- complicanze in gravidanza ( parto prematuro o nascita di bambini sottopeso)
- elevati valori glicemici nei pazienti diabetici
- malattie polmonari.
Anche per questo motivo è importantissimo mantenere sotto controllo l’infiammazione parodontale.
La parodontite inoltre, pur essendo causata da batteri, non è una patologia contagiosa tra due individui che vengano a contatto (es. bacio, saliva, sangue, etc);
Colpisce in Italia circa il 60% della popolazione e si manifesta generalmente in età matura, tra i 35 ed i 44 anni e ha un decorso lento nel tempo.
Può colpire anche il giovane adulto, in tal caso il decorso assume però una forma aggressiva e rapidamente progressiva.
La parodontite è reversibile se diagnosticata nelle sue prime fasi.
Anche nei casi più gravi la parodontite è curabile. Non è vero che si tratta di un processo irreversibile e che porta inevitabilmente alla perdita dei denti e al successivo impianto.
Oggi con un adeguato trattamento la parodontite può essere fermata e ,monitorandola nel tempo, impedire la sua progressione. L’osso ridotto in alcuni casi e possibile recuperarlo con interventi di chirurgia rigenerativa.
Le cause della malattia
La malattia riguarda maggiormente:
- chi non osserva un adeguata igiene orale
- i soggetti predisposti geneticamente
- i fumatori
- i pazienti diabetici
- chi soffre di particolari forme di poliartrite reumatoide
- chi risente di deficienze immunitarie congenite o acquisite (es. AIDS).
La causa principale della malattia parodontale può essere individuata soprattutto in un’inadeguata igiene orale da parte del paziente Quando questa è trascurata i germi all’interno della placca batterica e sulle incrostazioni di tartaro possono moltiplicarsi indisturbati. Le tossine da essi prodotte portano alla gengivite, che si manifesta con l’abbassamento o il sanguinamento delle gengive. Se la gengivite perdura, l’infiammazione può estendersi all’osso che sorregge i denti, favorendo di fatto la parodontite.
La formazione del tartaro e della placca si può evitare utilizzando frequentemente il filo interdentale e lavandosi i denti almeno 3 volte al giorno. I residui di placca possono essere difficili da eliminare con lo spazzolino già solo dopo 7 ore quando questa cominciare a calcificare.
Quello che molti pazienti ignorano è che spesso una pulizia dei denti domiciliare non riesce a rimuovere in modo completo ed efficace il tartaro sotto-gengivale. Per questo la pulizia periodicamente deve essere eseguita anche dalle mani esperte di un parodontologo o di un igienista dentale.
Il tartaro sottogengivale è causa di alitosi che è la principale causa della perdita ossea.
Quando non ci si sottopone a sedute di asportazione del tartaro per diversi anni questo diventa nero.
La predisposizione alla parodontite è trasmissibile geneticamente dai genitori ai figli. Per questo alcuni soggetti soffrono di malattia parodontale nonostante l’ osservanza di una adeguataa igiene orale .
Oggi sappiamo che circa il 30% della popolazione ha un genotipo che predispone alla parodontite.
Per questo è bene appurare se nel proprio nucleo famigliare ci sono casi di infezione al paradonto.
I forti fumatori (più di 9 sigarette al giorno) hanno un rischio più elevato di contrarre la parodonite che i non fumatori. La parodontite nei fumatori avanza spesso più rapidamente e ha un decorso più aggressivo e insensibile alle cure.Gli odontoiatri sconsigliano sempre l’uso di sigarette.
Anche Il soggetto diabetico ha un rischio maggiore di ammalarsi di gengivite e di parodontite. La parodontite potrebbe portare ad elevati valori di glicemia con tutte le conseguenze del caso.
Inoltre studi scientifici rilevano anche un nesso fra lo stress e la malattia parodontale, dovuto probabilmente al fatto che lo stress indebolisce la difesa immunitaria.
Come riconoscere la malattia
La malattia parodontale è sottovalutata dai pazienti nelle sue fasi iniziali perché non causa dolore. Ignorando di poter essere malato spesso il paziente si rivolge allo specialista solo nelle fasi finali della patologia, quando il problema è ormai difficilmente rimediabile.
Sintomi che segnalano l’insorgenza della malattia sono:
- gengive sanguinanti durante lo spazzolamento dei denti
- il gonfiore (edema) del bordo gengivale
- un persistente alito cattivo.
Segnali più preoccupanti, in quanto denunciano una malattia in fase avanzata sono:
- una sensibilità dentale per la retrazione delle gengive
- lo spostamento progressivo dei denti dalla loro posizione originale con apertura di spazi
- la comparsa di mobilità dentale che può causare anche dolori alla masticazione
- l’uscita di pus dai solchi gengivali (piorrea)
- la manifestazione ricorrente di dolorosi ascessi gengivali
- la formazione di tasche gengivali
In questi casi se non si vogliono perdere i denti sostituendoli con un impianto dentale occorre immediatamente contattare un odontoiatra che si occupi di parodontologia, il quale accerterà, attraverso un esame clinico, il sondaggio dei solchi gengivali con una sonda millimetrata, ed un esame radiografico, la gravità del problema e proporre la giusta terapia per risolverlo.
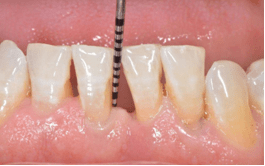
Nel nostro studio il sondaggio parodontale viene regolarmente eseguito su tutti i pazienti. Una sonda millimetrata è mossa lungo il bordo gengivale misurando per ogni dente la profondità delle tasche gengivali.
In gengive sane, la profondità misurata è di 1-2 mm. Valori oltre 4 mm di profondità segnalano spesso una parodontite già avanzata.
 Sondaggio fisiologico
Sondaggio fisiologico
 Tasca parodontale: Sondaggio patologico
Tasca parodontale: Sondaggio patologico
Come curare la malattia
In ogni caso, la cura migliore è sempre la prevenzione, per cui è consigliabile sottoporsi a una visita dal proprio dentista ogni sei mesi e a regolari sedute di igiene professionale.
Già solo rimuovendo completamente placca e tartaro (con il conseguente drastico abbattimento della carica batterica), la malattia può essere curata anche nei casi molto avanzati. Se placca e tartaro vengono eliminati in tempo con periodiche levigature radicolari da parte del dentista e una buona igiene orale domiciliare, ci sarà anche un ritorno ad una condizione accettabile di salute gengivale.
Dentisti, igienisti dentali e ricercatori sono concordi nel ritenere che la parodontite non possa insorgere in una bocca correttamente pulita.
Anche gli individui appartenenti a nuclei familiari suscettibili alla patologia, con un’igiene orale molto accurata possono evitare l’insorgenza della parodontite.
Quindi la parodontite può essere curata soprattutto ripristinando una corretta igiene orale
Quando invece la malattia è allo stato avanzato, la possibilità di recupero diventa più difficile. Se le tasche delle gengive sono profonde e parte dell’ osso è andato perso è necessario ricorrere a interventi di chirurgia rigenerativa.
Chirurgia Rigenerativa
L’obiettivo della chirurgia parodontale è appunto l’eliminazione (cozz) / riduzione (Stirone) delle tasche gengivali ed osse, nonché la levigatura delle radici(root-planing) e il curettage gengivale (scaling).
Per la ricostruzione dell’ osso ci sono diverse tecniche:
- Con il metodo GTR (Guided Tissue Regeneration = Rigenerazione tissutale guidata) è possibile rigenerare e ricostruire il tessuto perduto evitando così al paziente di dover impiantare denti artificiali. I difetti ossei vengono riempiti di sostituti ossei sintetici e coperti di membrane riassorbibili. Protetto dalla membrana, il materiale riempitivo si trasforma in osso proprio.
- Con la tecnica MIST è possibile eseguire interventi di rigenerazione ossea intorno al dente in modo mini invasivo grazie all’ uso di un microscopio.
- Da alcuni anni è inoltre possibile ricorrere all’uso di farmaci (nome commerciale Emdogain) che, applicati sotto forma di gel proteico bioattivo sulla radice opportunamente levigata e detossificata, inducono la riformazione dell’osso e dei tessuti parodontali.
Gli interventi chirurgici parodontali così come le sedute di curettage gengivale sono normalmente eseguiti in modo indolore sotto anestesia locale.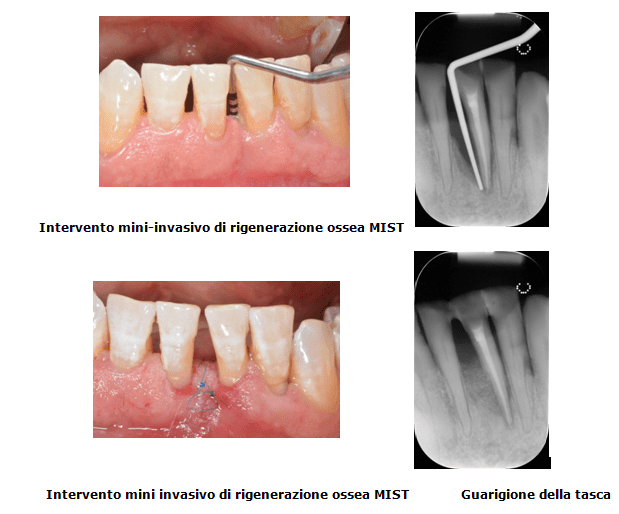
Chirurgia Mucogengivale
La chirurgia muco-gengivale si occupa del ripristino dei livelli gengivali riducendo o eliminando le recessioni gengivali che oltre a denudare le radici, esponendole così all’azione dei batteri, comportano ad avere pure un sorriso poco naturale.
Infatti un paziente mentre parla o ride, temendo di esporre i tessuti gengivali erosi , lo portano a sorridere in modo innaturale per nascondere le proprie gengive.
Attraverso gli interventi di chirurgia muco gengivale è possibile ridisegnare i livelli gengivali per ridare armonia anche al proprio sorriso.
Le recessioni gengivali possono essere conseguenza della malattia parodontale, ma più spesso originano da abitudini di spazzolamento scorretto; per tale motivo sono spesso associate a erosioni dello smalto e del cemento radicolare.
Tali recessioni possono essere corrette con raffinate manovre chirurgiche mini-invasive, associate a ricostruzioni in composito nei casi di erosioni cervicali.
Grazie alle moderne tecnologie, oggi in molti casi possiamo fare a meno di interventi chirurgici, riuscendo a curare con semplici sedute di curettage anche tasche superiori ai 5mm.
La chirurgia muco-gengivale si occupa anche dei casi in cui vi sia la presenza di tessuto gengivale in eccesso, i cosiddetti “sorrisi gengivali” (gummy smile). In tali casi vi è un notevole effetto antiestetico legato al fatto che durante il sorriso e le normali funzioni stomatognatiche le gengive risultino eccessivamente esposte rispetto al labbro superiore; è inoltre frequente che queste ricoprano un’eccessiva parte dei denti che di conseguenza appaiono troppo corti. Questo tipo di inestetismi può essere ugualmente corretto con tecniche chirurgiche mini-invasive, a volte associate a terapie protesiche minimali come faccette e corone.
Otturazioni (Odontoiatria conservativa)
L’ottuazione è una procedura che riguarda i tessuti duri del dente (smalto,dentina,cemento) e consiste nella rimozione per fresatura di una porzione di dente cariato e nella successiva ricostruzione della cavità così ottenuta per mezzo di materiali da otturazione (resine composite, cementi vetro- ionomerici).
Qualora le cavità presentino dimensioni notevoli è possibile realizzare restauri adesivi con intarsi realizzati, dal laboratorio odontotecnico.
Nel caso di denti devitalizzati, le moderne tecniche adesive permettono di impiegare perni in fibra di vetro o di quarzo cementati all’interno dei canali radicolari, al fine di incrementare la resistenza dei restauri coronali.
L’odontoiatria conservatrice inoltre si occupa della chiusura dei solchi e delle fossette occlusali di premolari e molari, i denti maggiormente preposti alla masticazione con di resine adesive fluide in particolare nei bambini e negli adolescenti.
